![]() Lokesh Pal
Lokesh Pal
![]() January 09, 2025 02:23
January 09, 2025 02:23
![]() 673
673
![]() 0
0
देश में जीवन प्रत्याशा में वृद्धि और समय से पूर्व बीमारी का बोझ बढ़ने के कारण भारत दोहरी चुनौती का सामना कर रहा है, जिसके कारण प्रारंभिक जाँच पर ध्यान देने के साथ निवारक स्वास्थ्य सेवा की आवश्यकता है।
निवारक उपायों से तात्पर्य, रोगों को प्रारंभिक चरण में ही प्रसारित होने से रोकने, जोखिम कारकों का प्रबंधन करने और समग्र स्वास्थ्य को बनाए रखने के लिए की जाने वाली सक्रिय कार्रवाइयों से है। इनमें शामिल हैं:
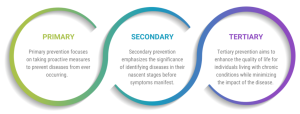
भारत में निवारक स्वास्थ्य सेवा को प्राथमिकता देना बीमारियों के बढ़ते बोझ और उससे जुड़ी आर्थिक लागतों को कम करने के लिए महत्त्वपूर्ण है। निवारक देखभाल केवल एक चिकित्सा आवश्यकता नहीं है, बल्कि मानव पूँजी और राष्ट्रीय प्रगति में एक सामाजिक निवेश है।
<div class="new-fform">
</div>

Latest Comments